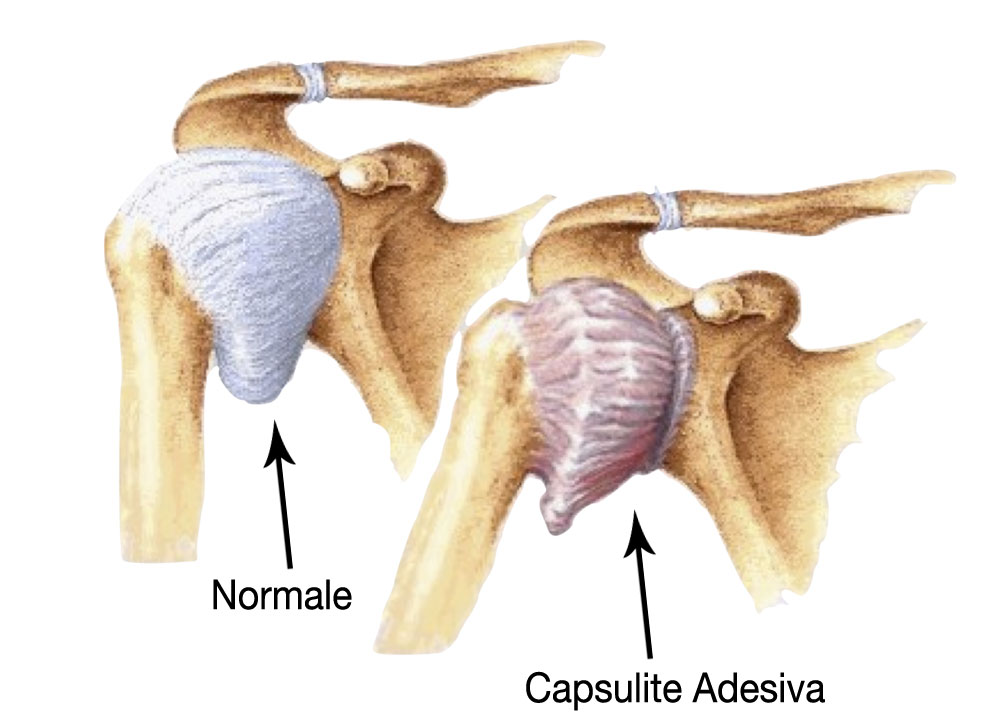
La capsulite adesiva si manifesta solitamente in maniera progressiva e si sviluppa in tre fasi:
Prima fase: fase dolorosa
Nella prima fase è caratteristico il dolore che può essere più o meno intenso e può peggiorare più o meno rapidamente in settimane o mesi. In questa fase iniziale non è ancora ben evidente la perdita dell’articolarità tipica della patologia.
Seconda fase: spalla congelata
Il dolore, sempre presente, può peggiorare di notte e in alcuni pazienti può risultare particolarmente intenso. Tale dolore può rispondere poco sia agli antiinfiammatori che agli analgesici. Solamente una terapia cortisonica per via orale o meglio un ciclo di 2-3 infiltrazioni di cortisonico intra-articolari può alleviare il dolore. La perdita dell’articolarità è dovuta alla grave retrazione capsulare sia della parte anteriore che di quella ascellare della capsula. Questo è lo stadio in cui la perdita di articolarità raggiunge il massimo livello. Il paziente può avere difficoltà nell’esecuzione delle attività quotidiane e attua spesso dei “compensi” con l’articolazione scapolo-toracica; talora compare anche un dolore alla muscolatura paravertebrale cervicale e lungo i muscoli trapezi. Tale fase dura in media 4-6 mesi.
Terza fase: scongelamento (“thawing”)
Inizialmente la spalla è ancora congelata ma meno o non dolorosa e la fisioterapia può essere più aggressiva. L’incremento della fisioterapia unitamente ad una progressiva riduzione dell’infiammazione porta ad un recupero progressivo dell’articolarità. Il movimento della spalla migliora lentamente durante la fase di “disgelo” fino al recupero che può essere totale o solo parziale. Questa fase può durare dai 6 mesi ai 2 anni.
Cause
L’eziologia di questa patologia è sconosciuta. Di solito la si osserva senza una relazione con un trauma anche se nel 30% dei pazienti è descritta come “primum movens” di un trauma minore non trattato.
E’ invece descritta come più alta sia l’incidenza di questa patologia nei pazienti diabetici che nei pazienti affetti da malattie metaboliche come l’iper/ipotiroidismo e malattie autoimmuni.
Sintomatologia
Fra i sintomi e i segni clinici si riscontrano dolore e impedimento dei normali movimenti della spalla che non riesce più a superare la testa.
Il dolore è più intenso al risveglio e al mattino può irradiarsi anche al braccio.